Anne BERNOT, ergothérapeute et Praticienne en Validation® a fait le lien entre les apports de la méthode de Validation® et l’approche au quotidien des profils de personnalité développés dans la théorie de l’attachement. Son expérience d’ergothérapeute en gériatrie, et plus particulièrement en Unité Cognitivo-Comportementale, service réservé à l’accueil des personnes présentant des troubles du comportement dérangeants, illustre avec clarté l’intervention de Nina NIETO-ROULAUD, qui, en octobre 2020, nous avait proposé ses réflexions sur la manière dont les théories de l’attachement peuvent s’appliquer au domaine de la psycho-gérontologie.
Voici une synthèse de l’intervention de Anne BERNOT
Liens entre attachement et validation®
Le type ou profil d’attachement de l’adulte
Le profil d’attachement présent chez la personne adulte se met en place dans la petite-enfance. C’est le résultat du développement psychosocial de l’enfant, d’avant la naissance jusqu’à l’âge de deux ou trois ans. Ce profil sera le résultat de la qualité des réponses aux besoins du petit enfant (besoins physiologiques, besoins sociaux et besoins psychologique à travers la perception de se sentir digne d’amour et en sécurité).
Une fois mis en place, le profil d’attachement tend à devenir un « conditionnement émotionnel », une réponse stéréotypée qui va s’exprimer dans certaines situations. Ce profil peut se renforcer ou s’atténuer en fonctions des expériences à venir.
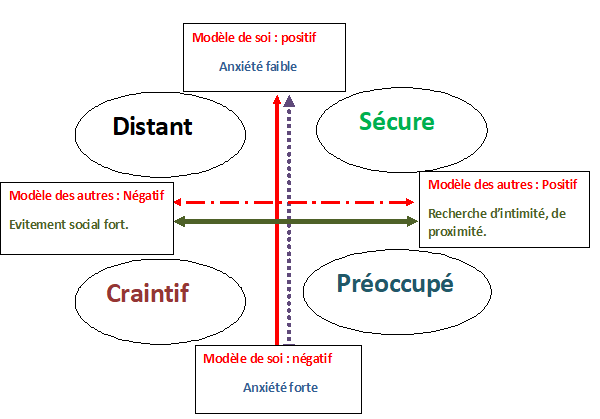
La théorie de l’attachement décrit chez l’adulte quatre profils. Soixante pour cent de la population présentent un attachement ‘’sécure’’. Les autres profils présentent un attachement ‘’insécure’’, classées en « préoccupé », « craintif » ou « distant ».
Ces attachements reposent sur l’acquisition ou non de certaines compétences : l’estime de soi, la confiance dans les autres et dans l’avenir, la sensibilité à l’anxiété et de la capacité à se relier aux autres.
Représentation schématique des quatre profils d’attachement
2 axes allant de l’anxiété forte à l’anxiété faible, de la recherche d’intimité à l’évitement social . Alliés à un modèle des autres positif ou négatif
Chez l’adulte, le profil d’attachement tend à se réactiver dans les situations de ‘’stress’’. Dans le grand âge, s’accumulent les pertes, l’éloignement des enfants, la disparition des proches, les polypathologies, les troubles cognitifs, qui peuvent induire une mise à distance quand ce n’est pas du mépris perçu dans le regard de l’entourage. Avec l’approche de la fin de vie, voilà tout un cortège de situations qui peuvent réactiver un sentiment d’insécurité. Une hospitalisation ou une institutionnalisation peuvent réveiller un sentiment d’abandon.
On observera cette réactivation dans les 4 phases de la résolution.
- Les personnes âgées qui développent des troubles de comportement ont un attachement insécure.
- Les personnes à l’attachement sécure acceptent les soins, un environnement standard et satisfaisant.
- Les « préoccupés » acceptent assez facilement les liens.
- Les profils «distants» et « craintifs » posent le plus de problèmes dans les soins car les personnes apparaissent agressives.
Les situations de soins corporels ou ‘nursing’’ présentent une forte similitude avec le contexte de maternage de la petite enfance. C’est pourquoi un attachement insécure se réactive à l’occasion de l’instauration des soins corporels. Ainsi s’engagent des situations perçues comme des « refus de soins », qui épuisent physiquement et émotionnellement les professionnels insuffisamment formés.
Les apports de la Validation® pour aborder les personnes à l’attachement insécure
La Validation® offre un savoir-faire relationnel pour un accompagnement spécifique et ajusté dans le respect du type d’attachement de la personne âgée.
On peut repérer à travers les éléments d’histoire de vie , et dans son comportement actuel si la personne est plutôt « évitante », ou dans la recherche de contact, sa manière de se tenir, d’être en contact avec les autres, …
Dans les situations de « nursing » difficiles, quelques bases de la Validation® trouvent immédiatement à s’appliquer:
- Il existe un sens derrière l’apparent non-sens.
Refuser, vouloir mettre de la distance dans les soins quotidiens : acceptons que ce comportement soit juste au regard de l’histoire de vie de cette personne. Sauf urgence vitale, respectons-le.
- Les émotions ont besoin d’être écoutées et entendues pour s’apaiser. Inversement une émotion refusée, niée gagnera en intensité. Et ce qui ne peut s’exprimer par des mots, s’exprimera par des maux.
- Nous ne pouvons pas imposer un changement de comportement à une personne. C’est à l’entourage de s’y ajuster en recherchant le besoin derrière la manifestation d’un comportement.
Et les outils fondamentaux de la validation trouvent tout leur sens :
- Se centrer, ne pas se sentir visé par le refus de soin.
- Empathie : accepter inconditionnellement le besoin d’évitement de la personne.
- S’harmoniser : rejoindre, accompagner, autoriser – Avec certaines personnes, aller vite dans les toilettes et les soins. Valider plus tard – Avec d’autres, progression, prendre le temps…l’objectif est toujours de permettre un accompagnement.
- Authenticité, congruence face à l’hypersensibilité de la personne âgée.
- Juste distance et juste proximité
Quelques exemples d’accompagnement de personnes insécures
Monsieur Droit (comme un i) – pas d’information sur son histoire de vie. Il présente toutes les caractéristiques d’une phase 3 de la Résolution sauf son attitude, qui correspond à celle décrite en phase 1 (distant). Plus d’accès au langage, oublis et troubles de l’orientation majeurs, les troubles des fonctions exécutives et des praxies ont annihilé toute velléité d’autonomie dans les gestes de la vie quotidienne. Monsieur déambule à longueur de journée dans le couloir, il s’assoit très peu et une partie de son alimentation lui est donnée sous la forme du ‘’manger-main’’ tout en déambulant. En ce qui concerne les soins corporels, il est la terreur des soignants. En revanche, ce monsieur conserve une attitude bien droite, un aspect physique presque athlétique, sa tête posée droite entre ces deux épaules. Cette attitude digne évoque une estime de soi positive, ses oppositions aux soins pourraient témoigner d’un évitement fort, il est probable que monsieur DROIT ait un profil d’attachement de type ‘’insécure distant’’.
Chaque fois que je croise monsieur DROIT dans le couloir, soit plus d’une vingtaine de fois par jour, je le salue avec déférence comme pour la première fois et l’appelant par son nom et son prénom. Une infirmière s’étonnera que monsieur Droit souris à mon approche, alors qu’il semble ne pas les voir. Mes interventions lors des soins corporels se déroulent dans une attitude très respectueuse, tant à travers mes mots que dans mon attitude à son égard, et se déroulent dans un climat serein. Dans l’espace dédié aux soins d’hygiène, il accepte ma présence dans sa bulle d’intimité, ce qui permet, tout en évitant la nudité totale de réaliser des soins d’hygiène complets sans rencontrer d’opposition.
Madame WATT : lors de l’hospitalisation nous ne disposons pas de beaucoup d’éléments de son histoire de vie, si ce n’est que madame est originaire de la Lorraine, zone occupée entre 1040 et 1945, qu’elle vivait en milieu rural, qu’elle est veuve, qu’elle a deux filles. Elle est entrée il y a peu de temps en Institution et les soins posent beaucoup de problèmes aux soignants, qu’elle agresse verbalement. Elle a probablement un attachement de type 2 « préoccupé ».
Tant pour soulager l’équipe que pour évaluer la faisabilité au quotidien je propose de m’occuper de cette personne pendant quelques jours. Madame conserve encore une petite mobilité physique, ce qui permet de nous installer dans la salle de bain pour effectuer une toilette assise devant le lavabo. Mais avant toute chose, j’invite madame à chausser ses lunettes afin qu’elle puisse visualiser son environnement et la personne qui s’occupe d’elle, puis je l’informe, vérifie son acquiescement. Je guide sa mobilité sur le plan du lit pour que le transfert se déroule dans de bonnes conditions. Je respecte son besoin de réaliser les choses tranquillement, et l’invite à s’assoir sur une chaise devant le lavabo. Jusque-là rien de particulier. Je commence la toilette par les zones corporelles les moins intimes, et je finirais par les parties intimes et conserverais le visage en tout dernier. Dès que je commence à la dévêtir partiellement, madame lance des remarques acerbes du type « Vous ne savez pas travailler!». Ces remarques cesseront avec la fin des soins corporels, mais reviendront chaque jour. Je dois rester bien centrée, sûre de mes compétences de soignante pour ne pas me sentir visée par ces mots qui se veulent blessants. Grace à la Validation je sais que la personne exprime quelque chose qui a du sens au regard de son histoire de vie, qu’elle peut m’utiliser pour projeter sa problématique. Que cette expression favorise l’apaisement de tensions intérieures. J’ai reformulé, tenté les questions ouvertes, madame n’a pas souhaité s’épancher ni sur le sujet ou tout autre thème. Mes réponses furent un peu stéréotypées : En réponses à ses reproches, je lui répondais que, «si moi je ne savais pas ce que s’était que du bon travail elle devait le savoir », où que «les jeunes d’aujourd’hui ils ne savent plus travailler », où encore « vous les anciens, vous savez ce qu’est le vrai travail ». Respectant ainsi ces propos. Mon ton était dynamique, sans la rejoindre dans sa colère. A travers ces propos je ressentais son besoin de valoriser son estime d’elle-même, et donc j’accepte pour un temps la position basse.
Je guette la venue de ces filles afin de leur demander ce que cette notion de ‘’travail’’ pourrait évoquer dans l’histoire de vie de leur mère. Oh, oui, pendant l’occupation maman est allée en camp de travail en Allemagne afin de subvenir aux besoins de sa famille (le père était prisonnier, la mère sans travail avait des enfants à nourrir). Maman nous a toujours dit que ça s’est bien passé, qu’elle s’y était fait une bonne copine et qu’il y avait moyen d’obtenir des gardiens un supplément de nourriture contre quelques avantages. En 1944, les alliés ont bombardé BERLIN, le camp de travail fut touché ce qui a permis aux deux amies de se sauver et de rentrer par leurs propres moyens, en grande partie à pied. Elle a conservé jusqu’il y a peu, des liens avec cette amie, mais maintenant c’est terminé. Cela était relaté sur un ton détendu, comme si les filles évoquaient une colonie de vacances ! Madame WATT a réussi à bien protéger ses filles de ce qui fut un traumatisme pour elle, quelle force a-t-elle du développer pour ainsi garder tout au fond d’elle ces expériences traumatisantes !
Le déroulement des soins de toilette est resté quasi identique tout au long de la semaine. Dès le troisième jour, si lors des soins quotidiens j’observe peu ou pas de changement, dans la journée le comportement de madame se transforme. Madame WATT est plus avenante, participe activement aux transferts sur les toilettes, récupère au niveau de la continence, participe au recouché en fin de journée, accepte la présence des autres notamment lors des repas et même commence à participer aux différents ateliers proposés.
La neuropsychologue m’invite à traduire par écrit ma manière de procéder afin de la transmettre à l’équipe de l’EHPAD où Madame Watt doit retourner.
Malheureusement, la rédaction de mes observations et recommandations était insuffisante pour une transmission sur le terrain. Les troubles du comportement lors des soins ont persisté ainsi que l’attitude défensive des soignants : « Taisez-vous, respecter notre travail ! », « Si, nous sommes de bons professionnels », « Vous mentez ! » etc… Cette attitude a rendu les soins tellement difficiles que les soignants se sont mis à deux puis à trois pour réaliser des soins corporels sur le plan du lit. Ainsi le cercle dramatique n’a fait que s’accentuer, nécessitant le recours à des traitements pharmaceutiques. Qui ont à leur tour, ont contribué à la diminution du tonus physique, d’où une perte supplémentaire de mobilité physique et d’expression de son mal être.
Pour quelle raison cette personne, utilisait-elle le temps des soins de ‘’nursing’’ pour évacuer son trop plein de mal être ? Qu’est-ce qu’évoque pour cette dame la fonction ‘’maternante’ du soignant ? Je n’ai pas la réponse à ces questions.
Qu’importe, pour valider une personne il n’est pas indispensable de connaître précisément son histoire de vie, l’essentiel est de reconnaitre comme juste son besoin de moment, et que nous acceptions de lâcher prise sur la maitrise des situations.