Intervention de Nina NIETO-ROULAUD – ninanieto@hotmail.com
Psychologue formée en gérontologie, Nina NIETO travaille en EHPAD et, parallèlement dans la petite enfance, en multiaccueil et classe passerelle (transition crèche/maternelle pour les 2 ans). Elle intervient également dans les Maisons Vertes de Françoise Dolto.
S’appuyant sur sa double pratique, Nina propose ses réflexions sur la manière dont les théories de l’attachement peuvent s’appliquer au domaine de la psycho-gérontologie.
Voici une synthèse de son intervention
L’enfant accède peu à peu à une certaine autonomie à partir de la constitution de lien d’attachement aux adultes qui l’entourent.
L’adulte qu’il deviendra, en fonction de ses premières relations ainsi constituées aura plus ou moins besoin, de la proximité de ses figures d’attachement. Ces dernières peuvent se transférer à d’autres types de personnes comme le conjoint, les enfants à l’âge adulte, les amis, un thérapeute pourquoi pas…
La personne âgée en perte d’autonomie, tout comme dans la petite enfance, est dans l’obligation de s’en remettre à des personnes plus autonomes qu’elle pour satisfaire ses besoins et ainsi continuer de vivre. Lorsque la personne âgée vulnérable se sent menacée, son système d’attachement s’active, tout comme chez le bébé dans ces mêmes circonstances.
Historique des théories de l’attachement :
Konrad Lorenz en 1941 s’intéresse au comportement des poussins d’oies cendrées et met en évidence le principe d’empreinte psychologique : l’oisillon suit le premier objet qui lui est présenté à la naissance.
Avec John Bowlby (1951), père fondateur des théories de l’attachement, on parle de continuité relationnelle.
René Spitz étudie l’hospitalisme, un état dépressif qui se manifeste chez certains enfants séparés précocement de leur mère et placés en institution.
Dans les années 30, Harry Harlow, psychologue américain a tenté de valider ces théories chez les bébés macaques. Plus ils sont séparés de leurs mères très jeunes, plus ils manifestent à leur réinsertion dans le groupe, un état de choc émotionnel caractérisé par des attitudes autistiques, un anéantissement de leur interactions sociales.
L’ACTIVATION DU SYSTEME D’ATTACHEMENT CHEZ L’ENFANT
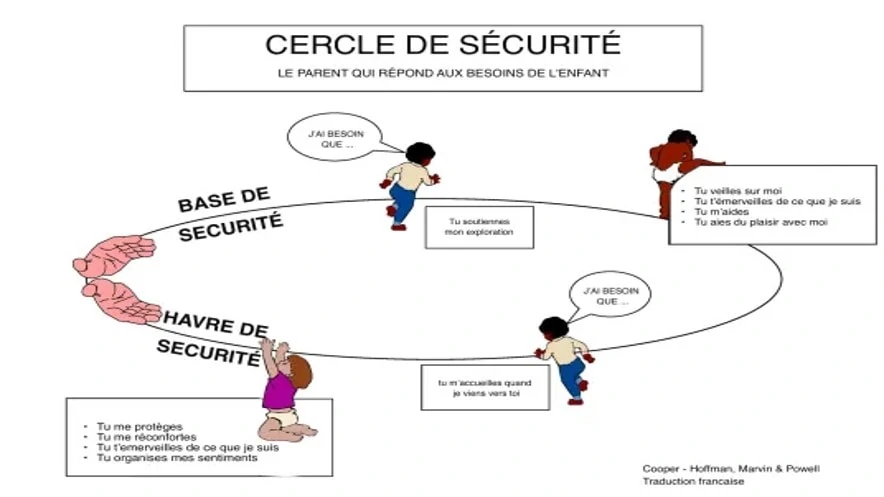
Une figure d’attachement sécurisante
La figure d’attachement est incarnée par la personne vers laquelle je m’oriente naturellement lorsqu’une difficulté se pose à moi, celle qui peut me rassurer.
L’activation du système d’attachement est innée. Le bébé immature manifeste sa détresse par des cris, des pleurs , ce qui attire un adulte qui cherchera à l’apaiser. Le bébé va alors identifier la personne qui prend soin de lui comme étant une figure d’attachement : un adulte pouvant le protéger, prendre soin de lui, répondre à ses besoins primaires. Il mettra en œuvre sourires, regards, babil, pleurs, cris, pour maintenir une certaine proximité relationnelle avec cet adulte.
Quand il ressent peur, colère ou tristesse, le bébé ne peut réguler seul ces émotions et cherche l’apaisement auprès de sa figure d’attachement. Si celle-ci répond de manière stable, constante aux émotions du bébé, ce dernier en grandissant n’aura plus forcément besoin de la proximité réelle de l’adulte pour s’apaiser car il sait qu’il pourra compter sur lui, il va pouvoir différer son besoin. Il va réussir progressivement à construire une image de sa figure d’attachement en lui. Il sait que cette personne est disponible et accessible en cas de besoin. Par le biais d’un objet transitionnel comme le doudou, il pourra se rassurer seul.
Les différents types d’attachement
Marie Ainsworth met en évidence différents types d’attachement à travers une situation expérimentale. Elle active le système d’attachement de l’enfant en créant une courte séparation d’avec sa mère puis des retrouvailles. Le comportement de l’enfant sera lié au type d’attachement qu’il aura développé.

Voici les types d’attachement recensés dans notre population:
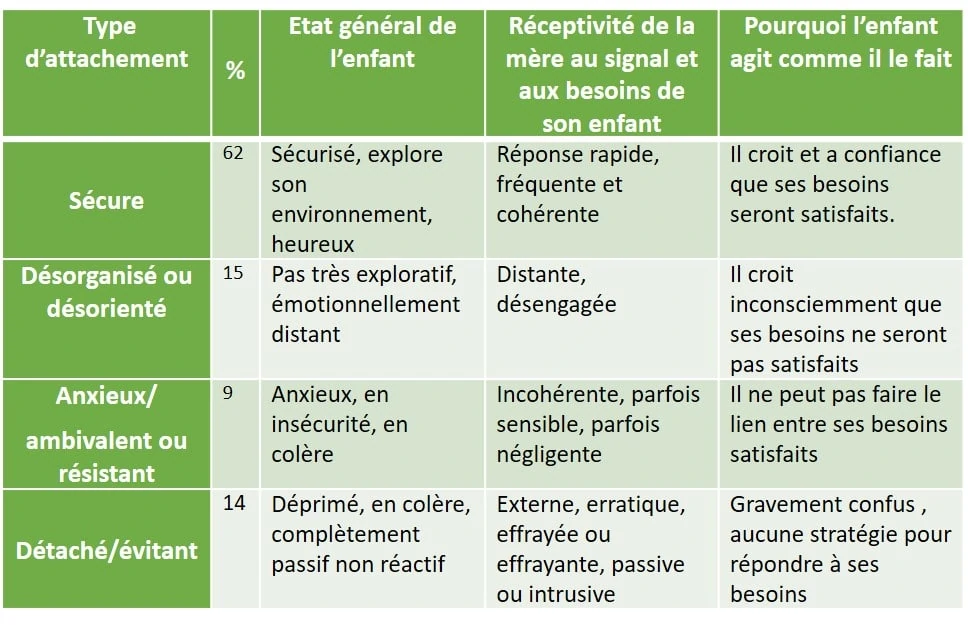
En grandissant, les enfants ayant développé un type d’attachement « insécure » pourront avoir plus de difficultés dans la gestion des conflits, le contrôle de leurs émotions. La qualité de leurs relations sociales et leur liberté cognitives peuvent en pâtir : estime de soi, somatisation…
Il existe une transmission transgénérationnelle du mode d’attachement : si on a eu un type d’attachement sécure, on transmet plus facilement ce type d’attachement.
Mary Main et l »Adult Attachement Interview »(AAI)
Mary Main, dans les années 80, étudie la relation d’attachement d’un adulte lorsqu’il était petit, au travers d’un entretien semi structuré.

LES FIGURES D’ATTACHEMENT SUBSIDIAIRES EN STRUCTURE D’ACCUEIL
Il semble nécessaire que la figure d’attachement primaire incarnée par le parent (ou la personne qui s’est le plus occupée de l’enfant), puisse être relayée au sein même d’une structure d’accueil en l’absence du « caregiver » principal. Les nouveaux liens créés ne se substituent pas aux anciens et ne devraient pas les modifier.
Garantir la sécurité affective en établissement : le référent
Limiter le nombre d’intervenants auprès de l’enfant ; l’enfant vit une multitude de ruptures et a besoin de s’appuyer sur l’adulte pour comprendre ce qui se passe. Une bonne connaissance de l’enfant permet de remarquer qu’il est préoccupé et de mettre du sens sur ses émotions en fonction de la situation. D’où l’intérêt de désigner un référent.
Les transmissions sont un moyen important de garantir la continuité du vécu émotionnel de l’enfant. Particulièrement lors des moments de séparations et de retrouvaille avec le parent. C’est parce que l’enfant a remarqué que ces parents parlaient de lui à un adulte référent que ce nouvel adulte devient légitime à s’occuper de lui.
Le caregiver doit répondre aux besoins de sécurité, mais ne pas interférer lorsque l’enfant exprime le besoin d’être autonome. Il doit être disponible psychiquement, comprendre les besoins de l’enfant.
Prendre le temps nécessaire pour une adaptation et une séparation progressives
Si le parent reste auprès de l’enfant pendant les premiers jours, joue avec lui dans ce nouveau lieu, il montre à l’enfant que l’environnement est sûr pour lui. En discutant avec la référente il introduit celle-ci dans l’univers de l’enfant, fait le lien, passe le relais et donne légitimité à l’accueillante. Le parent laissera son empreinte, en choisissant par exemple l’endroit où l’enfant dormira, en laissant des objets comme une photo, des vêtements pour lui.
Plus l’enfant aura construit une relation « sécure » dans les premiers liens avec son parent plus la séparation d’avec ce dernier se fera aisément. L’enfant va mettre en place son système exploratoire et progressivement se détacher et s’éloigner pour explorer ce nouvel environnement.
Angoisses, colères et frustrations
Au sein de sa structure d’accueil, l’enfant sera aux prises avec différents types d’émotions parfois négatives telles que la frustration, l’angoisse, la colère qu’il ne peut pas encore gérer.
Dans les moments angoissants, si l’adulte présent ne répond pas aux besoins et demandes d’attention de l’enfant, ou si l’intervention est brutale, ou non adaptée, le système d’attachement de l’enfant s’activera constituant ainsi la mise en place de cercles vicieux. A l’inverse, si l’adulte ne répond pas en miroir à l’enfant, verbalise ce que l’enfant ressent, le rassure et le réconforte, il baisse alors son système d’attachement permettant de bonnes conditions aux apprentissages dans le cadre scolaire par exemple.
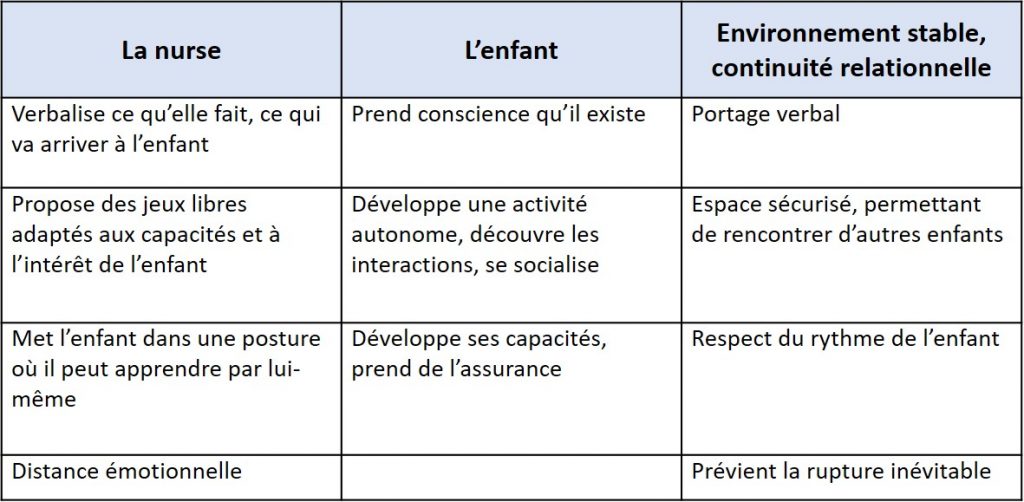
Face à la perte : l’alternative Loczy
En 1947, à Budapest, Emmi Pikler fonde l’institut Loczy, un orphelinat dans lequel elle a mis en place un type d’accompagnement des enfants qui permettrait de réduire au maximum la constitution de troubles en lien avec ces situations traumatiques de placement mais également d’améliorer la qualité d’accueil des structures collectives.
L’ATTACHEMENT CHEZ LA PERSONNE ÂGEE VULNERABLE
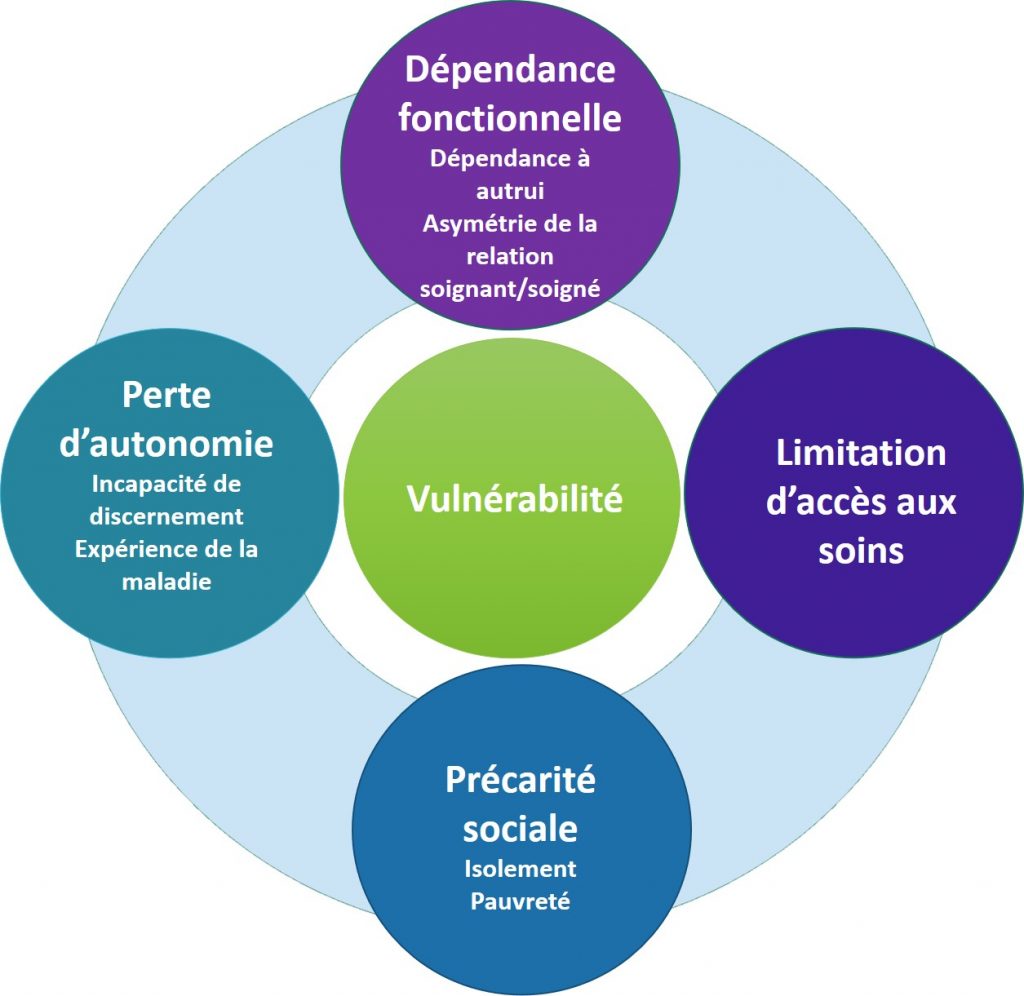
L’adulte autonome ayant bénéficié d’un attachement sécure pourra s’il en a besoin, se rapprocher des personnes ressources auxquelles il aura transféré ses liens d’attachement, pour se rassurer lorsqu’il en a besoin et continuer ses activités sereinement.
Mais la personne âgée en perte d’autonomie est dans l’obligation de s’en remettre à des personnes plus autonomes qu’elle pour satisfaire ses besoins et ainsi continuer de vivre.
Evolution parallèle inversée de l’autonomie chez l’enfant et la personne âgée
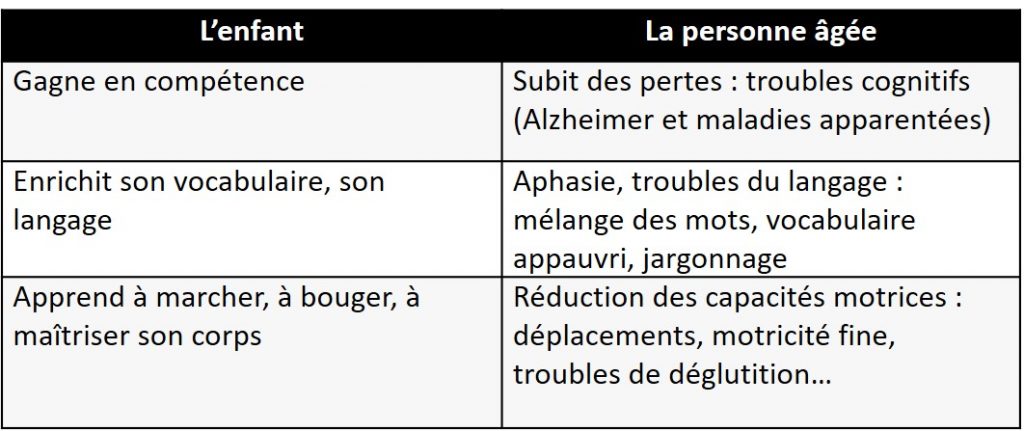
Vulnérabilité, dépendance et recherche de sécurité
Plus une personne devient dépendante en vieillissant, plus elle est vulnérable.
Autour d’elle le nombre de personnes ressources s’est réduit : parents et amis décédés, déménagement, enfants et amis lointains…
L’adulte dont le modèle d’attachement a été sécure, peut faire appel à des images, des souvenirs, des objets qui peuvent le rassurer et lui permettre une certaine continuité sans avoir à se rapprocher réellement de sa figure d’attachement.
Avec l’avancée en âge, cela devient plus difficile. Lorsque les facultés cognitives baissent, notamment dans la maladie d’Alzheimer, ce sont les souvenirs lointains qui restent. La personne âgée fait alors appel à des figures d’attachement d’autrefois et demande auprès d’elle ses parents. Les personnes présentes auront du mal à lui offrir la sécurité affective demandée.
La personne âgée se tourne alors vers son « caregiver », la personne vers laquelle elle s’oriente naturellement en cas de difficulté. Ce sera le conjoint présent, des amis, les soignants…, une personne vers laquelle elle trouvera des conseils, une attitude bienveillante, qui la comprendra, lui permettant de retrouver un équilibre suffisant pour retrouver un état antérieur de sécurité.
Baisse des besoins exploratoires et besoin de nursing
En vieillissant, la personne âgée réduit son exploration et son intérêt pour le monde extérieur. Elle recherche de la sécurité: isolement, routine rassurante, réduction intentionnelle de son environnement. Elle garde ainsi la maîtrise, elle se ménage un espace où elle est encore libre, autonome. Elle se détache de ses proches, refuse de faire de nouvelles connaissances, pour éviter d’autres deuils, de nouvelles pertes.
Ainsi, rencontre-t-on dans les EHPAD des personnes apathiques, dépressives, anxieuses… Elles ont souvent eu à faire des deuils mais aussi à faire face à de nombreuses pertes : perte de repères en entrant en établissement, pertes d’autonomie physique et/ou psychique… De manière assez inconsciente elles se protègent en dénouant des liens construits autrefois, elles se recentrent sur elle-même et paraissent se désintéresser de tout évitant de ressentir de nouvelles émotions trop violentes.
Les personnes âgées atteintes de ces pathologies ont besoin de soins importants dits de nursing pour répondre à leurs besoins quotidiens.
Accueillir des personnes-ressources dans les EHPAD
S’inspirant de l’expérience de Loczy, on pourrait dans les EHPAD, permettre aux personnes âgées de se rapprocher d’une figure d’attachement. Il s’agirait pour les soignants d’identifier quelles sont les personnes qui permettent à la personne âgée de se rassurer lorsqu’elle est en grande détresse et de les proposer comme figure d’attachement. Ce peut être le conjoint, un enfant, un neveu, une nièce un(e) ami(e). Demander à la personne âgée (si elle communique encore) qui elle identifie pour la soutenir. Eventuellement rencontrer cette personne, qui pourrait jouer un rôle majeur dans la prise en soin de cette personne et être un véritable atout pour l’équipe de soin.
Ceci implique de faire la part belle à l’accueil de ces personnes ressources dans l’établissement. Or elles ont parfois du mal à trouver leur place d’aidant au sein de l’institution. L’EHPAD prend le relais et soulage souvent l’aidant, mais dans le même temps il lui enlève le rôle qu’il jouait auprès son parent.
Quelle place pour celui qui n’a plus à soigner et nourrir et qui était reconnu pour cela? Certaines familles ont tant de mal à accepter ce qu’elles perçoivent comme un échec dans les soins apportés à leur aîné qu’elles vont rechercher les failles institutionnelles. La famille retrouve un rôle à travers la surveillance permanente de l’équipe, et un regard critique sur l’établissement.
En contrepartie, l’équipe soignante ressent bien souvent que la famille ne lui fait pas confiance et se montre hyper vigilante vis à vis d’elle, la mettant ainsi malgré elle à distance. La personne âgée accueillie se sent alors en insécurité car la famille n’a pas autorisé l’équipe à se substituer à elle.
Il faudrait donc, comme dans la petite enfance que l’accueil soit progressif, que la personne puisse choisir son lieu de vie.
Dans les faits, l’urgence des situations, le manque d’anticipation autour d’un projet de fin de vie, engendre des entrées en précipitation qui ne favorisent pas l’intégration. Des familles qui n’ont jamais souhaité aborder la fin de vie pour ne pas angoisser leurs parents, se retrouvent dans la position délicate de prendre des décisions qu’elles imaginent contraires au désir de l’âgé ; d’où beaucoup de culpabilité au moment du placement. La même que l’on retrouve en crèche chez les jeunes mamans qui doivent reprendre le travail et laisser aux équipes de crèche la garde de leur enfant.
Les objets transitionnels : doudou, poupée d’empathie, phoque PARO, thérapie de présence simulée, thérapie par l’animal
D. Winnicott s’est intéressé au « doudou » dans les années 50. Cet objet est transitionnel en ce sens où il assure une continuité entre l’enfant et sa figure d’attachement notamment en l’absence de celle-ci. Progressivement l’enfant va l’abandonner au profit des jeux.
Les poupées d’empathie, le bébé phoque PARO,
qui interagit avec la personne, sont des objets capables de procurer du réconfort, de lutter contre l’angoisse en convoquant la figure d’attachement au travers de l’objet transitionnel. Mais comme ils sont proposés par le soignant, et non choisi, ils peuvent ne pas être investis. Il est nécessaire aussi de travailler sur la perception du personnel soignant de ce type d’investissement et travailler à modifier les regards extérieurs qui ne seraient pas toujours bienveillants.
Exemple réussi : Mme Trico promène son petit bébé prénommé comme son arrière-petite-fille, elle a cessé de s’alimenter mais continue de nourrir à bras sa poupée. Les soignantes ont alors eu l’idée de lui apporter une poussette pour mettre un peu plus à distance la poupée et ainsi inciter la dame à s’alimenter elle aussi et à ne plus s’oublier au profit de la poupée. Cet adaptation a été très efficace et a permis à Mme Trico de reprendre du poids tout en continuant d’investir positivement le bébé.
Pourquoi ne pas rechercher avec les proches quel objet transitionnel ils pourraient apporter à leur parent désorienté.
La thérapie de présence simulée
proposée par Woods P. (1955) à des patients atteints de troubles psycho-comportementaux dans la maladie d’Alzheimer.
Il s’agit d’un enregistrement d’une quinzaine de minutes d’une voie familière. Le proche raconte un souvenir heureux. Il est possible de laisser des blancs sur les enregistrements afin de laisser le temps à la personne de répondre, un dialogue artificiel peut alors se mettre en place. Il est également possible d’insérer des musiques chères aux patients, le principal étant de personnaliser l’enregistrement.
On prolonge ainsi les bienfaits de la visite des proches sur les personnes âgées, et l’on réduit la culpabilité des aidants, qui devenus eux-mêmes acteurs dans le soin de leur proche.
La thérapie par l’animal
La zoothérapie ou thérapie par l’animal est également utilisée dans les établissements d’accueil. L’animal offre une autre possibilité d’objet transférentiel pour la personne âgée ou l’enfant. L’animal interagit avec la personne à la différence de la poupée ou du doudou et contrairement à une personne, l’animal ne juge pas, ce qui peut encourager la relation.
L’animal facilite les projections : Ainsi Mme L. a pu dire à la psychologue que la lapine se sentait malheureuse, mal-aimé et qu’elle allait sans doute bientôt disparaître ce qui a permis d’ouvrir le dialogue sur ses propres émotions.
LES REFERENTS EN EHPAD
Il faut, tout comme dans la petite enfance, que les personnes intervenant autour de la personne âgée ne soient pas trop nombreuses. Une organisation basée sur le système de référence pourrait limiter l’environnement de la personne âgée à 4 soignants principaux sur une semaine et des soignants secondaires.
- Qualité du travail du soignant améliorée, baisse de la charge mentale, moins d’énergie mobilisée pour se réadapter à une personne âgée, dont il connaît les habitudes, l’histoire de vie…
- Donne plus de sens au travail et lutte contre le burn-out
- Les personnes désorientées trouvent des repères stables et constants pour se rassurer.
Dans le modèle d’Emmi PKLER, le référent joue un rôle essentiel au moment de dispenser les soins d’hygiène, au moment des repas, des activités et de manière transversale joue un rôle dans le portage psychique.
Imaginons une application possible en EHPAD.
Les soins d’hygiène
Au-delà de la réalisation d’un soin technique, il s’agit d’être attentif à l’autre, à son ressenti et notamment à ses capacités. La toilette est le moment du partage de l’intime, elle devrait être une source de plaisir et de bien être pour la personne âgée.
- La peau marque la frontière entre moi et l’extérieur – La peau de l’âgée est très sensible et à ce titre, il faut en prendre très grand soin (éviter les infections, soigner les escarres…)
- Un seul soignant de préférence, attentif autant au bien être de la personne qu’à l’objectif de propreté
- Maintien des compétences de la personne âgée : lui laisser faire ce qu’elle sait encore faire. Dans l’idéal, la personne âgée devrait pouvoir décider lorsqu’elle en est capable, du moment, de la fréquence et être à l’initiative de ses soins.
Nos aînés devraient également avoir le contrôle sur leurs traitements médicamenteux, savoir ce qu’ils prennent et pourquoi, être dans une réelle alliance thérapeutique tel que Freud l’avait défini en 1913.
Le temps des repas
Emmi Pikler : le temps des repas est au service de la relation et de l’alimentation.
Lorsque la personne âgée ne peut plus s’alimenter seule, le soignant doit être très attentif et tenter de restaurer un peu d’autonomie en recherchant une participation même minime, à cette prise de repas : choisir entre 2 parfums, boire à l’aide d’une paille ou d’un bec, utiliser des couverts ergonomiques ; proposer du « manger-main » et ainsi éviter les couverts qui pourraient mettre en échec la personne âgée. Il est possible d’utiliser des gourdes à compote réutilisables pour proposer la prise de purée, de yaourts ou toute alimentation mixée sans que le soignant n’ait besoin d’intervenir.
Mettre des mots sur ce qui se passe même si la personne ne communique plus.
Expérience d’un goûter thérapeutique, réalisée dans une Unité protégée
12 résidents présentant des troubles sévères des fonctions supérieures souvent associées à des troubles du comportement.
Groupe hétérogène permettant ainsi aux deux encadrants (psychologue et ergothérapeute) d’intervenir auprès des personnes qui nécessitent davantage d’accompagnement
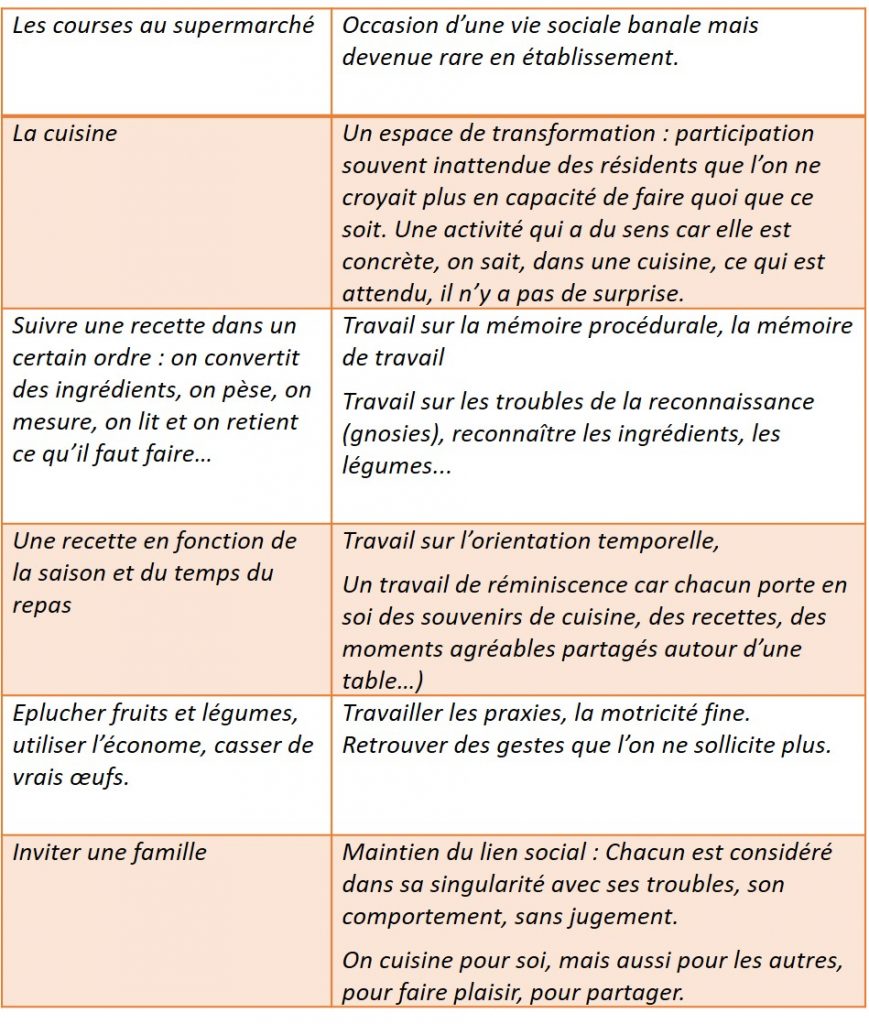
Les activités
En EHPAD, les activités que nous proposons devraient contribuer à soutenir les activités quotidiennes autonomes des personnes âgées.
Il s’agirait avant tout de s’inspirer de la psychothérapie institutionnelle, qui s’est développée dans les années 60 sous l’influence de Francis TOSQUELLES et Jean OURY. Elle met l’accent sur la dynamique de groupe et la relation entre soignants et soignés. L’objectif visé étant de soigner le collectif soignant et d’humaniser le fonctionnement des établissements psychiatriques qui étaient alors encore asilaires.
- Permettre aux patients une libre circulation dans l’espace
- Proposer différentes figures de transfert aux patients c’est-à-dire, des soignants qui n’auraient pas tous le même profil issu des mêmes écoles de soins.
- Patients investis dans la vie institutionnelle au travers d’ateliers, de clubs, de la prise en charge du ménage, etc.
- En contrepartie l’établissement verse régulièrement une somme, évaluant le travail réalisé, à une association interne, regroupant les soignés et les soignants.
Imaginons un EHPAD où
- les personnes âgées les plus autonomes physiquement participent activement à la vie quotidienne de la structure : ménage, entretien du linge (repassage, couture…), préparation des repas (éplucher, mettre la table…), réfection des lits..
- les personnes âgées jouent un rôle dans la préparation de leur traitement médicamenteux,
Les personnes âgées retrouvent ainsi un rôle social, une raison de se lever le matin. Leur estime de soi augmente, repli et l’isolement diminuent ainsi que les troubles de l’humeur. Elles entretiennent la motricité et les fonctions supérieures. Il pourrait s’agir même d’un indicateur pour les soignants du bien-être des résidents.
Le travail même des soignants se verrait revalorisé, il ne s’agirait plus uniquement de faire le ménage mais aussi d’aider Monsieur ou Madame X à aller mieux en l’accompagnant à faire le ménage de sa chambre.
Hélas, notre parapluie de sécurité permanent (HACCP, balayage humide…) ne permet plus aux personnes âgées de participer – à l’entretien de la structure. Tout est fait en priorité pour éloigner la maladie des vivants. Aussi les expériences sont rares (Carpe diem, hôpital de Charleroy ).
Activités récréatives
Imaginons un EHPAD où
- les soignants partagent des moments récréatifs avec les personnes dont ils s’occupent,
- l’âgé-e est à l’initiative des activités récréatives (par le biais des projets personnalisés on a recueilli ses habitudes antérieures l’on propose des activités en adéquation avec ses goûts et ses capacités).
On se rapproche ainsi de la pédagogie inspirée de Maria Montessori er développée par le Pr Cameron Kamp, qui s’est étendue, au-delà du domaine de l’éducation, aux personnes âgées atteintes de pathologies neurodégénératives.
- entretenir, à stimuler la mémoire à travers la réalisation de taches simples et appréciées par la personne
- redonner le choix aux patient en le rendant acteur
- lui permettre de reprendre du contrôle sur son environnement au quotidien en participant à la vie de l’établissement
Il s’agit ici de percevoir la personne âgée au travers de ses compétences restantes et non au travers de ses pertes. Le M.A.S. (système d’évaluation Montessori) est basé sur 7 principaux aspects : le lavage des mains, la lecture et la discussion autour d’une histoire courte, l’activité de catégorisation, la motricité fine, l’enfilage d’un vêtement, la perception des couleurs et la profondeur, l’utilisation d’un calendrier.
Ceci ne se substitue pas aux activités ludiques proposées par les animateurs, aux moments festifs ou aux activités artistiques.
Le portage psychique : le holding selon Winnicott
Le holding renvoie au portage de l’enfant : la manière dont il est pris dans les bras, mais aussi comment il est porté dans la tête de son parent, la disponibilité et l’ attention que celui-ci va focaliser sur l’enfant. Si le bébé se sent considéré, est encouragé, est compris car ses demandes sont entendues, il pourra se développer en tant qu’individu à part entière. A travers le holding , le parent va traduire les informations, mettre du sens sur les stimulations extérieures trop fortes qui deviendront acceptables. Ainsi l’enfant se sent en sécurité et accepte de se séparer physiquement de son parent progressivement.
En établissement, les projets personnalisés permettent un portage psychique de la personne âgée vulnérable. Les soignants doivent accepter, non pas que la personne se sépare peu à peu pour devenir de plus en plus autonome, mais au contraire, qu’elle se rapproche et cherche de plus en plus de sécurité auprès d’eux. Cette dépendance croissante entraîne une tension dans les rapports entre la personne dépendante et le soignant, chacun des acteurs étant en capacité d’exercer un certain pouvoir sur l’autre. Le risque de maltraitance existe car la personne vulnérable est dans l’incapacité de se passer de l’autre.
Le soignant a donc besoin lui aussi d’être sécurisé , d’où la nécessité d’espaces de parole encadrés par des psychologues où ils peuvent exprimer ce qu’ils ressentent et analyser ce qui se joue.
Les gestionnaires d’établissements ont à jongler entre le bien être du public accueilli et celui des salariés. Des rencontres entre les deux publics permettraient de mettre à l’œuvre d’avantage d’empathie à l’égard des uns et des autres, de comprendre mieux les besoins de chacun, les enjeux des établissements et ainsi de répondre de manière plus adaptée.
CONCLUSION
LES RISQUES EN LIEN AVEC LA QUALITE D’ATTACHEMENT CHEZ L’ENFANT ET LA PERSONNE AGEE
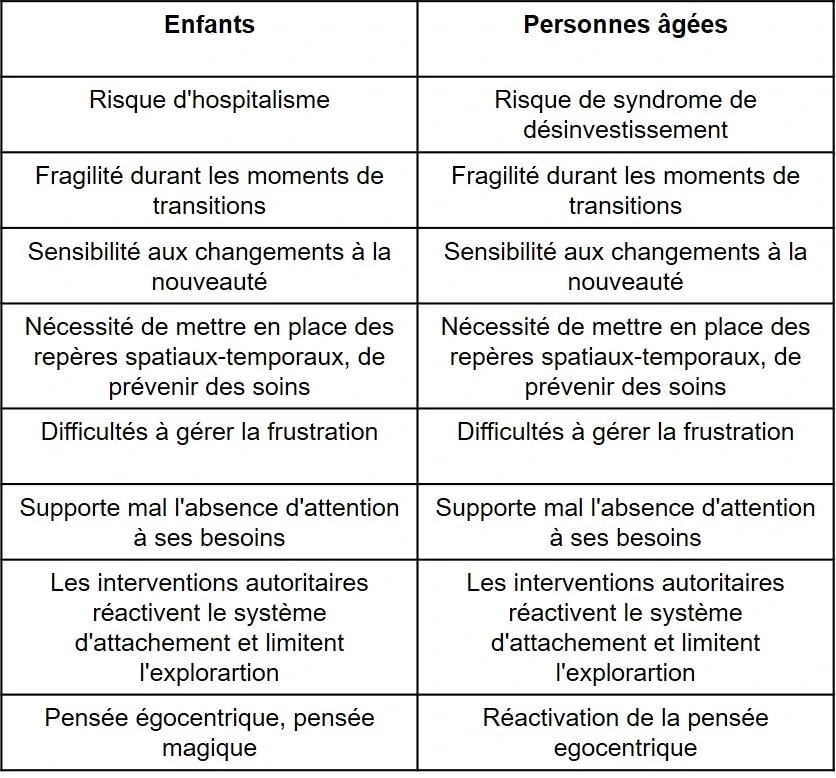
La parentification et la réactivation des anciens modes d’attachement
La parentification est l’inversion des rôles qui oblige l’enfant à se comporter comme le parent de son propre parent. L’enfant comble alors le manque affectif laissé par les figures d’attachement de la petite enfance qui ne peuvent plus jouer leur rôle réassurant.
Chez la personne âgée les modèles d’attachement que nous avons présenté précédemment chez l’enfant seraient encore opérationnels : un attachement « sécure » durant l’enfance serait protecteur et permettrait une meilleure qualité de vie durant le troisième âge.
L’insécurité affective constitue un facteur de vulnérabilité altérant la qualité de fin de vie de l’âgé.
Au niveau transgénérationnel il est possible d’imaginer qu’un parent dont le modèle serait dit autonome dans le sens présenté par l’AAI de Mary Main, aurait des enfants dit « sécure ». Le parent en vieillissant, s’il réactive ses modèles d’attachement, présenterait moins de troubles du lien, et son enfant, s’il est sollicité et amené à soutenir son parent aura une réponse plus adaptée aux besoins de ce dernier qu’un enfant qui aurait bénéficié d’un modèle d’attachement insécure.
Il paraît donc essentiel de soutenir au maximum les jeunes parents à l’arrivée de leur enfant pour éviter que des liens qui ne seraient pas sécures se mettent en œuvre. Plus tard, la prise de conscience par l’adulte de ces modèles pourrait également permettre de travailler jusque dans la fin de vie et d’améliorer la qualité du vieillissement. La prévention est donc ici plus que jamais la clef pour qu’une dynamique positive de l’attachement se mette à l’œuvre.
Bibliographie
